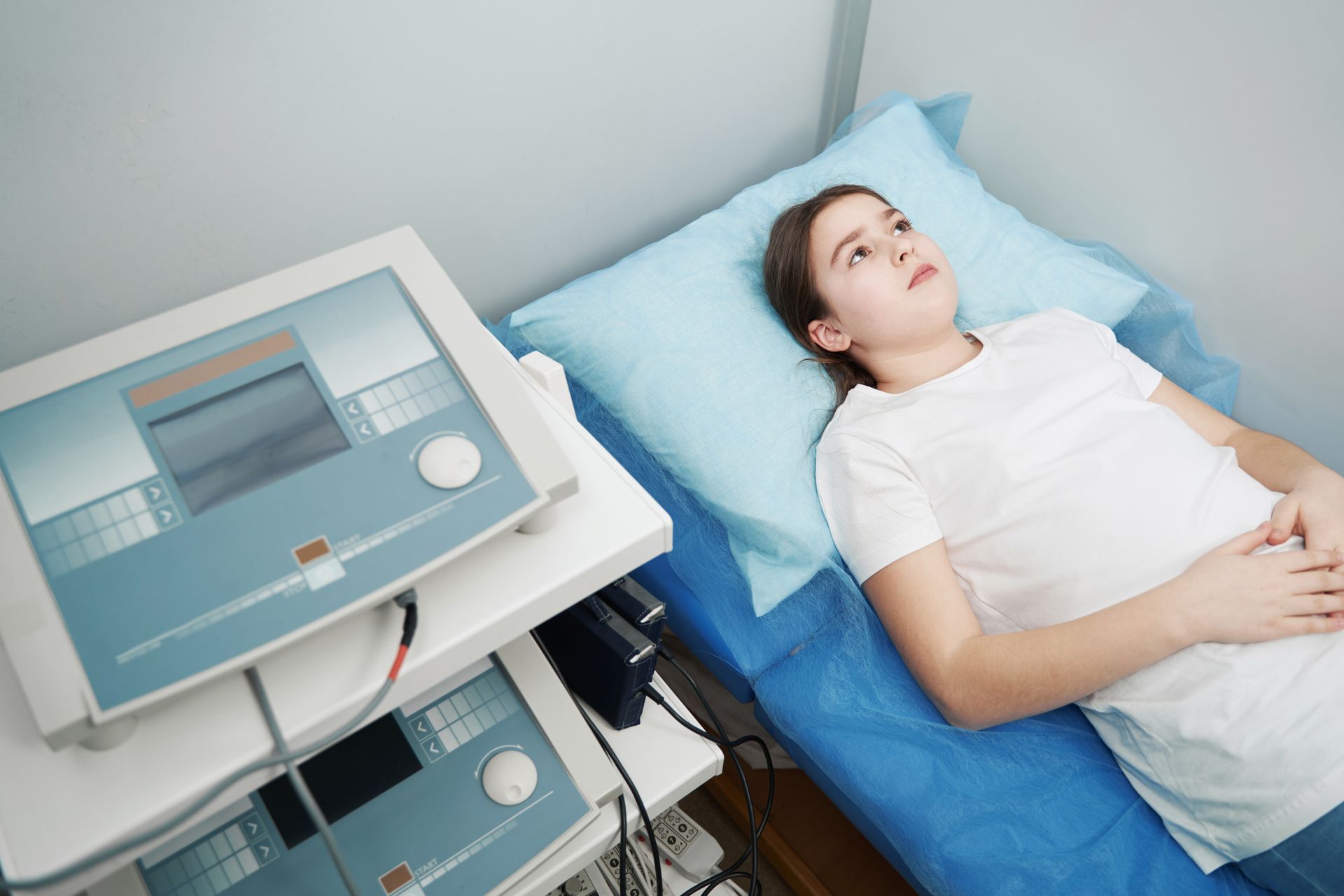
Estimulación magnética transcraneal : indicaciones, riesgos y resultados
26 de marzo de 2024
Artículo que proporciona un caso clínico y un resumen de las indicaciones, riesgos y resultados de la estimulación magnética transcraneal (EMT).
Resumen:
- La estimulación magnética transcraneal (EMT) es un procedimiento terapéutico no invasivo seguro, eficaz y bien tolerado que utiliza un fuerte campo electromagnético para cambiar la actividad cerebral de forma específica para tratar una variedad de enfermedades psiquiátricas.
- Actualmente, la FDA ha aprobado la EMT terapéutica como tratamiento para el trastorno depresivo mayor, el trastorno obsesivo-compulsivo, la migraña y el abandono del hábito de fumar y se están realizando esfuerzos para ampliar sus indicaciones.
- La EMT puede aumentar el riesgo de dolores de cabeza leves y transitorios, malestar y dolor en el lugar de estimulación. Los eventos adversos raros, pero graves, incluyen pérdida de audición, manía emergente del tratamiento e inducción de convulsiones.
- La única contraindicación absoluta para la EMT es la presencia de un objeto metálico que esté en estrecho contacto con la bobina de descarga (p. ej., implantes cocleares) debido al riesgo de provocar un mal funcionamiento de dichos dispositivos implantados. Las contraindicaciones relativas incluyen afecciones en las que existe un riesgo mayor o incierto de inducir un ataque epiléptico y una lesión traumática, vascular, tumoral o infecciosa del cerebro. Los antecedentes de implantes intracraneales de metales ferromagnéticos suelen ser excluyentes.
- La EMT generalmente se administra de forma ambulatoria 5 días a la semana durante varias semanas (generalmente de 5 a 8 semanas). La mayoría de los protocolos clínicos tienen como objetivo completar 36 tratamientos. Los tratamientos se pueden realizar más rápido (con aproximadamente 10 tratamientos cada día durante 5 días) utilizando un protocolo EMT acelerado.

Entrevista a la Dra. Carmen Hoyos, representante nacional de la sección de médicos jubilados de la Organización Médica Colegial (OMC), que reivindica un cambio de paradigma sobre el papel del médico jubilado en la sociedad y el sistema sanitario español. En su opinión, el término ‘jubilado’ no refleja la realidad de un colectivo que todavía tiene mucho que aportar y se plantea como objetivo visibilizar la importancia de los médicos sénior en una sociedad que envejece rápidamente.
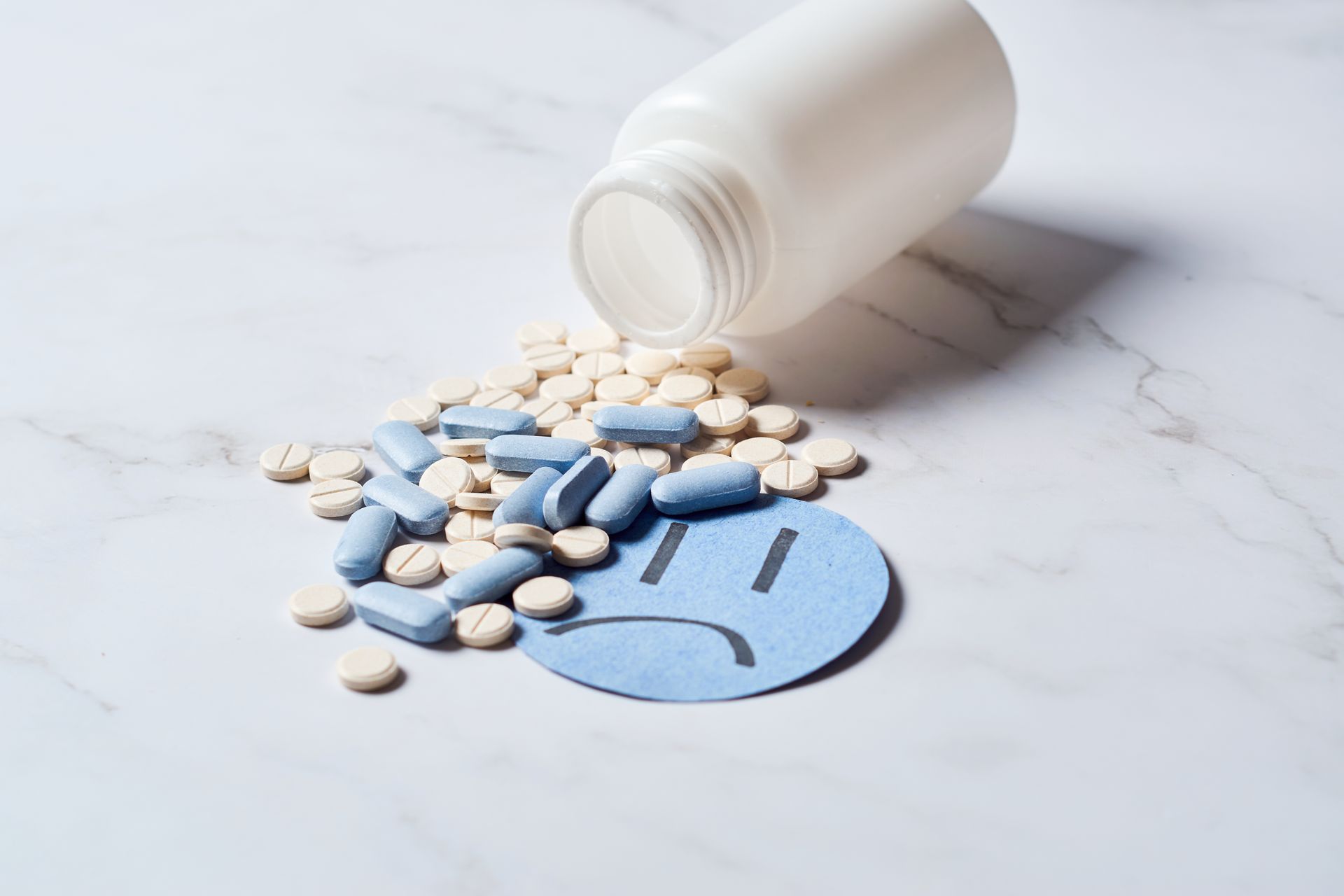
Una encuesta estadounidense/canadiense a jóvenes de minorías sexuales y de género, de 15 a 29 años, sugiere que una proporción considerable de jóvenes que usan antidepresivos pueden experimentar efectos secundarios sexuales persistentes (hipoestesia genital persistente postratamiento). La frecuencia de hipoestesia genital persistente postratamiento entre los usuarios de antidepresivos fue del 13,2 % en comparación con el 0,9 % entre los usuarios de otros medicamentos. Comentado en Psypost

Artículo periodístico publicado en el New York Times que recoge la opinion de algunos expertos que cuestionan el modelo médico tradicional del TDAH y cómo tratarlo. Algunos científicos han comenzado a cuestionar el concepto tradicional del TDAH como una categoría médica inmutable y esencial —algo que simplemente se tiene o no, algo arraigado en lo profundo del cerebro— y consideran que éste es un modelo inexacto e inútil. Según la investigadora británica Sonuga-Barke, la noción tradicional de que existe una categoría natural de "personas con TDAH" que los médicos pueden medir y definir objetivamente "simplemente no parece ser cierta". Por otro lado algunos estudios apuntan que el metilfenidato permite trabajar más rápido a los niños con TDAH y mejorar la conducta en el aula pero no está claro que mejore la capacidad cognitiva y el rendimiento académico La idea general es que el TDAH se produce por una combinación de factores biológicos y ambientales, aunque hay poco consenso sobre la importancia relativa de cada uno. Sin embargo, esto tiene ciertas implicaciones, incluyendo la cuestión de la medicación. Si ya no estamos seguros de que el TDAH tenga una base puramente biológica, ¿tiene sentido que nuestro tratamiento habitual siga basándose en la biología? El modelo psicosocial de Sonuga-Barke, considera los síntomas de TDAH de una persona, al menos en parte, son resultado de una inadaptación a un entorno específico y resalta el papel del entorno del niño en la progresión de sus síntomas. Cada vez más, las investigaciones sugieren que, para muchas personas, el TDAH podría considerarse una afección situacional, que lo padece en algunas circunstancias pero no en otras y que los síntomas a veces, son temporales, en lugar de un trastorno que se presenta de forma continuada e inmutable.